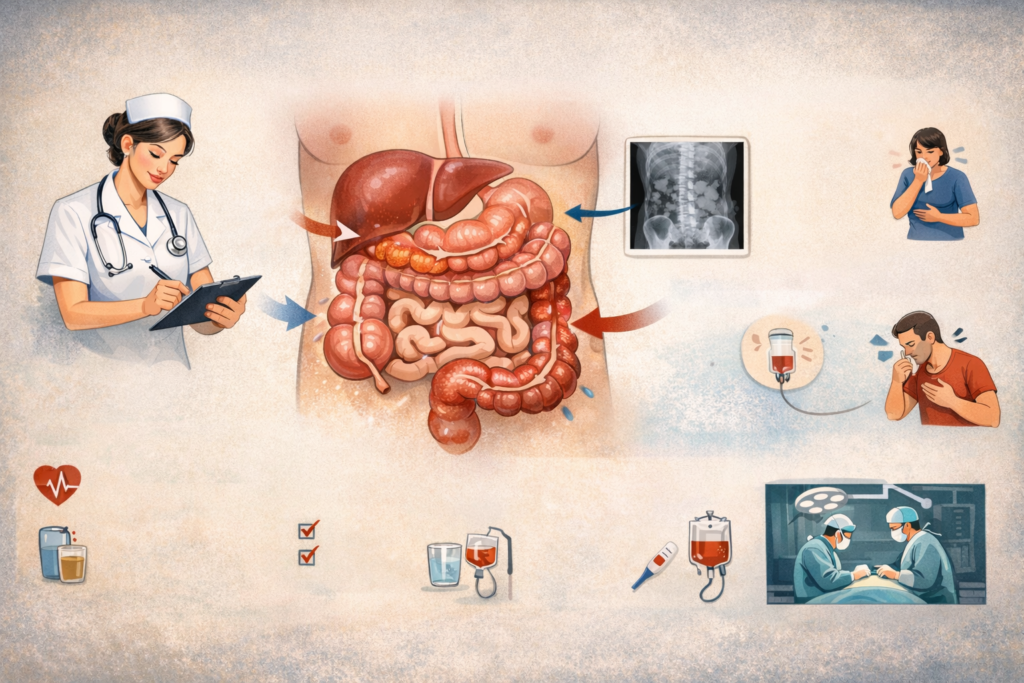
Akut Akut Gastrointestinal Obstrüksiyon (İleus / Mekanik Barsak Tıkanıklığı) Bu plan, sıvı kaybı ve elektrolit dengesizliklerinin yönetimi, aspirasyon riskinin azaltılması, ağrı ve distansiyon kontrolü, nazogastrik dekompresyonun güvenli takibi, peritonit/iskemi gibi acil komplikasyonların erken tanınması ve cerrahiye hazırlığı kapsayan, hemşirelik sürecine dayalı bireyselleştirilmiş dinamik bir yol haritasıdır.
Akut ileus/barsak tıkanıklığı bakım planı, bağırsak pasajının durmasıyla gelişen kusma, distansiyon ve sıvı-elektrolit kaybını hızlıca kontrol altına almayı; aspirasyon ve şok riskini azaltmayı; NG dekompresyon ve NPO yönetimini güvenle sürdürmeyi; strangülasyon/perforasyon gibi hayatı tehdit eden komplikasyonları erken fark etmeyi ve cerrahi/ileri girişim sürecine hastayı hazırlamayı hedefler.
0) Başlangıç Değerlendirmesi
- Karın ağrısı (kolik/sürekli), distansiyon, bulantı-kusma
- Gaz-gaita çıkaramama, barsak sesleri (hiperaktif/azalmış)
- Vital bulgular: TA, nabız, ısı, SpO₂; dehidratasyon/şok bulguları
- Karın muayenesi: defans, rebound, hassasiyet (peritonit uyarısı)
- I/O, günlük kilo; laboratuvar trendi (Na/K/Cl, üre-kreatinin, lökosit)
- Kusmuk miktarı/özelliği (safra/fekaloid)
1) Tanı: Sıvı volümünde azalma
Amaç/sonuç: Hemodinami stabil; idrar çıkışı yeterli; dehidratasyon azalır.
Girişimler:
- NPO; IV sıvı tedavisini hekim istemine göre uygula ve yanıtı izle.
- Saatlik I/O; idrar rengi ve miktarı; ortostatik bulgular.
- Kusma miktarını kaydet; mukozalar, cilt turgoru değerlendirme. Değerlendirme: TA stabil, nabız düşer, idrar artar.
2) Tanı: Elektrolit dengesizliği riski
Amaç: Na/K/Cl dengede; aritmi ve kas güçsüzlüğü gelişmez.
Girişimler:
- Elektrolit takibi; EKG izlemi (özellikle hipokalemi).
- İstemli replasmanların uygulanması ve yanıtın izlenmesi. Değerlendirme: Elektrolitler stabil; ritim normal.
3) Tanı: Aspirasyon riski
Amaç: Aspirasyon gelişmez; solunum stabil kalır.
Girişimler:
- NPO; kusmada yan yatış ve baş yükseltme.
- SpO₂ ve solunum seslerini izle; aspirasyon bulgularında acil bildirim.
- Nazogastrik tüp varsa aspirasyon/dekompresyonun etkinliğini izle. Değerlendirme: Desatürasyon yok; akciğer bulgusu yok.
4) Tanı: Etkisiz gastrointestinal motilite / Distansiyon
Amaç: Distansiyon azalır; bulantı-kusma kontrol altına alınır.
Girişimler:
- Karın çevresi ölçümü; barsak sesleri ve ağrı karakteri takibi.
- NG dekompresyon: tüp pozisyonu, aspirat miktarı/renk kayıt; tıkanma kontrolü.
- Antiemetik/analjezi istemine göre; opioidlerin ileusu artırabileceğini göz önünde bulundurarak izlem. Değerlendirme: Distansiyon azalır; kusma azalır.
5) Tanı: Akut ağrı
Amaç: Ağrı yönetilir; vital bulgular stabilize olur.
Girişimler:
- Ağrı skoru; ağrının süreklileşmesi ve şiddetlenmesi (iskemi/strangülasyon) açısından izle.
- İstemli analjezik uygulama; sedasyon ve maskelenen klinik bulgulara dikkat.
- Rahat pozisyon; gereksiz oral alım/konstipasyon artırıcı davranışlardan kaçınma. Değerlendirme: Ağrı azalır; yüz ifadesi rahatlar.
6) Tanı: Enfeksiyon / Peritonit riski (perforasyon-iskemi)
Amaç: Peritonit/sepsis erken fark edilir.
Girişimler:
- Ateş, taşikardi, hipotansiyon, rebound/rijidite, artan lökosit → acil bildirim.
- Antibiyotik başlanırsa (istemle) zamanında uygulama; yan etki izlemi.
- Cerrahi hazırlık: damar yolu, NPO, tetkik süreçleri, onam/transfer koordinasyonu. Değerlendirme: Komplikasyon gelişmez veya erken müdahale edilir.
7) Tanı: Kaygı / Bilgi eksikliği
Amaç: Hasta süreci anlar; iş birliği artar.
Girişimler:
- NPO/NG tüp amaç ve bakımını anlat; ağrı-kusma kontrol planını açıklığa kavuştur.
- Cerrahi ihtimali ve olası süreçler hakkında ekiple uyumlu bilgilendirme. Değerlendirme: Hasta geri anlatır; kaygı azalır.
“Kırmızı Bayraklar” (Acil Bildirim)
- Sürekli artan şiddetli karın ağrısı, defans-rebound, rijid karın
- Ateş + hipotansiyon + taşikardi (sepsis)
- Fekaloid kusma, hızla artan distansiyon
- İdrar çıkışında belirgin azalma / bilinç değişikliği